Entre autres choses, étant donné que l’AZ Sint-Jan Brugge-Ostende AV abrite à la fois un service de soins intensifs maternels et néonatals, l’équipe pédiatrique est confrontée à un nombre assez élevé de cas de maladies orphelines. Le traitement de l’atrésie œsophagienne illustre comment l’équipe s’engage à promouvoir un diagnostic efficace, à optimiser le traitement, à réduire les complications et à assurer la meilleure qualité de vie des patients grâce à l’expertise et aux connaissances d’un large éventail de disciplines médicales et paramédicales.
Qu’est-ce qu’une maladie orpheline ?
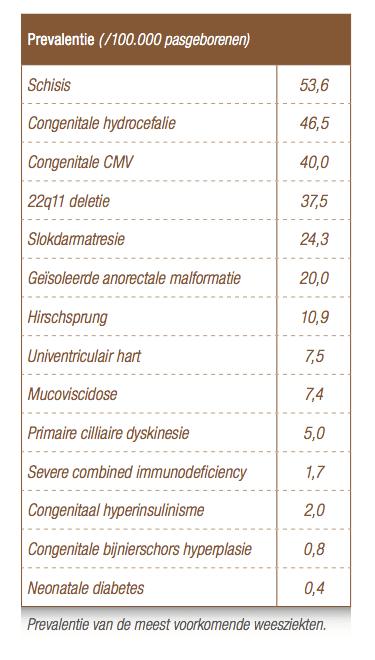
Pour être qualifiée de maladie rare ou orpheline, une pathologie doit toucher moins d’une personne sur 2 000. Ces maladies se révèlent souvent complexes, impactant plusieurs organes et, dans la majorité des cas, découlent d’une origine génétique. La rareté de ces affections fait que le diagnostic se construit parfois après un long parcours. Ici, le pédiatre occupe une place décisive : poser un diagnostic précoce et engager le traitement adapté permet de limiter les complications et d’offrir aux enfants une vie plus sereine.
A lire également : Comment devenir docteur en pharmacie ?
Approche multidisciplinaire
La présence d’une unité de soins intensifs maternels et néonatals à l’AZ Sint-Jan Brugge-Ostende AV explique l’affluence de patients atteints de maladies orphelines. Dès la première suspicion, l’équipe s’appuie sur les compétences de spécialistes variés pour bâtir un protocole de prise en charge. Cela implique des analyses poussées en laboratoire, des examens techniques ciblés, puis un suivi coordonné, ajusté aux réalités spécifiques de chaque enfant et de ses parents.
L’atrésie œsophagienne, un exemple concret
Les défis posés par l’atrésie œsophagienne illustrent la nécessité d’une approche collective et experte dans la gestion des maladies rares à l’AZ Sint-Jan Brugge-Ostende AV.
A lire aussi : Quel cursus suivre pour devenir orthodontiste ?
Description
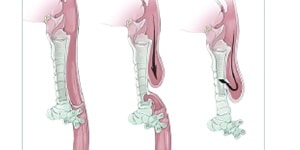
L’atrésie œsophagienne est une malformation congénitale qui s’installe entre la quatrième et la sixième semaine de grossesse. L’œsophage se retrouve interrompu, avec une extrémité supérieure et inférieure en cul-de-sac (voir Figure 1). La plupart du temps, une fistule trachéo-œsophagienne est également présente. Les causes restent floues, mais l’atrésie peut être associée à d’autres anomalies à la naissance. On recense un cas pour 4 000 naissances. Rien que ces quatre dernières années, 18 bébés ont été concernés à l’AZ Sint-Jan Brugge-Ostende, recrutés dans la zone de référence néonatale de Flandre occidentale (environ 11 500 naissances annuelles). Tous ont bénéficié d’un suivi adapté à l’hôpital.
Diagnostic
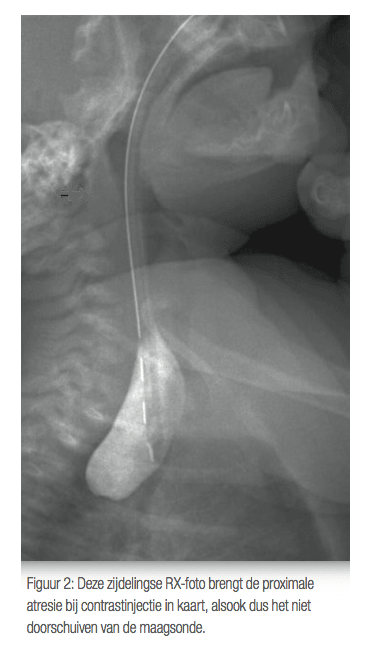
Un excès de liquide amniotique durant la grossesse (polyhydramnios) peut faire suspecter une atrésie œsophagienne avant la naissance. Dès les premières heures de vie, des signes évocateurs apparaissent : salivation abondante, difficultés à la tétée, voire rejet du biberon. Le diagnostic se confirme par radiographie à l’aide d’une sonde nasogastrique, qui s’enroule dans la partie haute de l’œsophage (voir Figure 2). Il est impératif d’orienter rapidement l’enfant vers une structure spécialisée avec unité néonatale.
Traitement
Si l’atrésie est dite « courte », le chirurgien pédiatrique procède, dans les premiers jours de vie, à une anastomose chirurgicale, assisté d’un anesthésiste aguerri en médecine infantile. La fistule trachéo-œsophagienne est également traitée au bloc opératoire. Dans les formes longues, la jonction immédiate entre les deux segments de l’œsophage n’est pas possible : une cervicostomie et une gastrostomie sont réalisées dans un premier temps, puis, vers l’âge d’un an, une portion du côlon est interposée pour relier les deux parties.
Un suivi sans relâche
Rien n’est jamais acquis pour ces enfants, même après la chirurgie. L’œsophage et la trachée n’ayant pas suivi leur développement normal in utero, les conséquences persistent. Un accompagnement médical multidisciplinaire s’impose tout au long de la vie.
Parcours de soins spécialisés
Après la sortie des soins intensifs néonatals, l’enfant bénéficie d’un accompagnement coordonné : médecins de différentes spécialités, généraliste et professionnels paramédicaux poursuivent l’accompagnement de l’enfant et de sa famille.
Dans un premier temps, le chirurgien et le gastroentérologue pédiatriques assurent un suivi rapproché.
Nutrition : Les difficultés alimentaires sont très fréquentes. Une sténose au niveau de l’anastomose ou des troubles moteurs peuvent rendre la déglutition difficile. Durant les deux premières années, une moitié des enfants connaît des rétrécissements répétés. Il faut alors envisager des dilatations par ballonnet, réalisées à l’AZ Sint-Jan Brugge-Ostende AV par un radiologue interventionnel, sous contrôle fluoroscopique. Les troubles de la motricité s’expliquent par l’interruption de l’œsophage et les anomalies de fonctionnement des deux extrémités. Un suivi nutritionnel personnalisé par un diététicien pédiatrique chevronné s’avère indispensable. En cas de blocage alimentaire marqué, une gastroscopie sous anesthésie peut s’imposer en urgence.
La maladie de reflux gastro-œsophagien (GORZ) s’invite systématiquement chez ces patients. Dès l’opération, un traitement antiacide est lancé. La surveillance du reflux dans les années qui suivent s’appuie sur des examens spécialisés (métrie pH sur 24h, gastroscopie) et un suivi clinique. Ces enfants présentent aussi un risque augmenté de métaplasie de Barrett à l’adolescence ou à l’âge adulte, ce qui motive aujourd’hui un dépistage organisé.
Fonction respiratoire : L’anomalie de développement de l’œsophage et de la trachée entraîne une laryngo-trachéo-bronchomalacie. Conséquence : les infections respiratoires sont plus sévères et fréquentes, conduisant parfois à des hospitalisations répétées. La collectivité, comme la crèche, n’est pas toujours adaptée. Le recours à un pneumologue pédiatrique, la kinésithérapie respiratoire intensive, l’inhalation et, si besoin, l’antibiothérapie précoce, permettent de limiter le risque de complications pulmonaires chroniques. La fragilité trachéale impose aussi que toute intervention sous anesthésie (gastroscopie, dilatation) soit encadrée par un anesthésiste pédiatrique.
Soutien psychologique : La vie quotidienne de ces enfants, adolescents et jeunes adultes diffère de celle de leurs camarades. Dès la naissance, psychologue et assistant social accompagnent la famille dans ce parcours singulier.
Autres maladies rares : coordination et expertise
Comme dans l’atrésie œsophagienne, le dialogue constant entre médecins et professionnels paramédicaux, pour d’autres maladies orphelines, permet d’additionner les savoirs et d’affiner la prise en charge. Pour garantir la cohérence du parcours, il est nécessaire qu’une personne coordonne le dispositif. Traditionnellement, ce rôle revient au pédiatre spécialisé dans l’organe concerné.
Différents spécialistes et professionnels paramédicaux interviennent, chacun à leur niveau :
- Le cardiologue pédiatrique suit les enfants présentant de graves malformations cardiaques, comme le cœur univentriculaire.
- En pneumologie pédiatrique, des maladies telles que la mucoviscidose, la dyskinésie ciliaire primitive ou des déficits immunitaires sont détectées et prises en charge précocement.
- La gestion des malformations anorectales et de la maladie de Hirschsprung relève du gastroentérologue pédiatrique.
- En endocrinologie pédiatrique, plusieurs maladies rares se manifestent dès la période néonatale : diabète du nourrisson, hyperplasie congénitale des surrénales, hyperinsulinisme néonatal.
- Au Centre des troubles du développement (COS) de l’AZ Sint-Jan Brugge-Ostende AV, les pédiatres surveillent étroitement la maturation neurologique des prématurés. Le neurologue pédiatrique prend en charge les troubles du développement complexes, parfois associés à une épilepsie.
- Outre les pédiatres spécialisés, l’équipe s’appuie aussi sur d’autres médecins : anesthésiste pédiatrique, chirurgien, orthopédiste, radiologue expérimenté.
- Les professionnels paramédicaux sont tout aussi indispensables : infirmière pédiatrique, diététicien, kinésithérapeute, psychologue et assistant social accompagnent chaque étape.
- Le médecin généraliste assure un relais réactif pour les soucis quotidiens ou les infections aiguës.
Temps d’échange et concertation
Sur le site Saint-Jan, des réunions pluridisciplinaires régulières ont lieu chaque lundi matin, rassemblant pédiatres, néonatologues et microbiologistes dans la salle de conférence du service de pédiatrie. L’après-midi, le gastrologue pédiatrique, le chirurgien abdominal et les néonatologues de l’UNU mènent des consultations au chevet des patients. Le mardi matin, l’équipe hospitalière pédiatrique, les services sociaux et les psychologues se réunissent dans le bureau médical. D’autres points de concertation sont organisés au fil des besoins. Grâce à la proximité des équipes médicales et paramédicales, ainsi qu’à une politique de circulation fluide de l’information, le coordinateur médical dispose d’une grande latitude pour ajuster les temps de consultation en fonction des urgences ou des nécessités du suivi.
Rayonnement et coopération externe
L’AZ Sint-Jan Brugge-Ostende AV investit aussi dans la formation continue de ses équipes via des partenariats avec des centres universitaires et une participation active aux conférences internationales. Cette circulation des savoirs, alliée à une communication fluide avec le médecin de famille et l’entourage, forge la capacité de l’hôpital à agir comme centre référent pour les maladies orphelines pédiatriques.
Téléchargez le PDF de l’article ici.
Copyright 2016 AZ Sint-Jan Bruges-Ostende AV. Tous droits réservés. Le contenu (textes et images) de ce magazine est protégé par le droit d’auteur. Toute reproduction ou diffusion à des tiers requiert l’autorisation écrite de l’éditeur.